
Kardiomyopati - sykdom i hjertemuskelen forstørret hjerte eller HCM
Definisjon
Kardiomyopati er en sykdom i hjertemuskelen som gjør at hjertet ikke fungerer som det skal. Hos noen blir hjertemuskelen tykkere, hos andre blir den slapp og utvidet. Dette kan føre til at hjertet pumper blod mindre effektivt. Sykdommen kan være arvelig, og noen merker symptomer som tung pust, hjertebank eller svimmelhet – mens andre kan få alvorlige rytmeforstyrrelser. Derfor er det viktig med god oppfølging og undersøkelser, selv om man føler seg frisk.
I de europeiske retningslinjene for hjertemuskelsykdommer deles kardiomyopati inn i fem hovedtyper. Disse beskriver hvordan hjertemuskelen kan være påvirket på ulike måter:
- Hypertrofisk kardiomyopati (HCM) – hjertemuskelen er unormalt tykk, noe som kan gjøre det vanskelig for hjertet å pumpe effektivt.
- Dilatert kardiomyopati (DCM) – hjertet er utvidet og svekket, og klarer ikke å pumpe blod godt nok.
- Arytmogen høyre ventrikkel-kardiomyopati (ARVC) – hjertets høyre side gir unormale hjerterytmer og kan være svekket.
- Ikke-dilatert venstre ventrikkel-kardiomyopati (NDLVC) – venstre hjertekammer fungerer dårlig, selv om det ikke er utvidet.
- Restriktiv kardiomyopati (RCM) – hjertet blir stivt og har problemer med å fylles med blod mellom hvert slag.
Et forstørret hjerte kan også være en følge av underliggende sykdom, som for eksempel medfødt klaffefeil eller høyt blodtrykk.
Å leve med hjertesykdom
Her gis medisinsk informasjon, praktiske råd om levesett for deg med hjertesykdom. Brosjyren omtaler spesielt hjerteinfarkt og angina pectoris.
Årsak
Sykdom i hjertemuskelen kan ha flere årsaker:
- Arvelige faktorer
Noen familier har genetiske forandringer i hjertemuskelen som kan gå i arv. - Infeksjoner
Virusinfeksjoner kan skade hjertemuskelen og føre til betennelse (myokarditt), som igjen kan utvikle seg til kardiomyopati. - Medikamenter og giftstoffer
Noen medisiner og rusmidler kan påvirke hjertet. - Andre sykdommer
Stoffskiftesykdommer, autoimmune sykdommer og syndromer som påvirker flere organer kan føre til kardiomyopati. - Ukjent årsak
I noen tilfeller finner man ingen klar årsak. Dette kalles idiopatisk kardiomyopati.
Symptomer
Symptomene varierer med alder og type kardiomyopati, men vanlige tegn er:
- Tung pust og rask pust.
- Slitenhet og dårlig utholdenhet.
- Hjertebank, svimmelhet eller besvimelse.
- Brystsmerter eller ubehag ved aktivitet.
Hos nyfødte og små barn kan symptomene være mer diffuse, som dårlig trivsel, blekhet, kalde hender og føtter, og lite urin.
Det er spesielt viktig for legen å vite om du har besvimt – eller nesten besvimt – under fysisk aktivitet, fordi det kan være et tegn på en alvorlig hjertesykdom.
Legen vil også spørre om det finnes hjertesykdom i familien, særlig om noen har fått hjertestans eller dødd plutselig i ung alder.
Undersøkelse
Det er flere undersøkelser som kan være aktuelle ved mistanke om kardiomyopati:
-
Ultralyd av hjertet (ekkokardiografi)
Viser hvordan hjertet ser ut og fungerer. Brukes for å måle tykkelse, størrelse og pumpeevne. -
Belastningstest med ultralyd (arbeids-ekko)
Viser hvordan hjertet reagerer under fysisk aktivitet, spesielt ved symptomer som kommer ved anstrengelse. -
EKG (12-kanals EKG)
Måler hjertets elektriske aktivitet og kan avsløre rytmeforstyrrelser eller tegn på hjertesykdom. -
Langtids-EKG (Holter)
Registrerer hjerterytmen over 1–3 døgn for å fange opp forstyrrelser som ikke vises på vanlig EKG. -
Belastnings-EKG (arbeids-EKG)
Tester hjerterytme, blodtrykk og kondisjon under fysisk aktivitet. -
MR av hjertet
Gir detaljerte bilder av hjertemuskelen og kan vise arrvev, fortykkelser og annet som ikke alltid sees på ultralyd. -
Genetisk testing og familiehistorie
Viktig for å finne arvelige former for hjertesykdom, spesielt hvis det er plutselig død i familien.
Siden tilstanden kan være arvelig anbefales det at nære slektninger undersøkes når diagnosen er stilt. Selv om familiemedlemmene ikke har symptomer eller tegn på sykdommen kan det likevel foreligge forandringer i hjertet.
Behandling
Når diagnosen er stilt, er det behov for regelmessige kontroller hos spesialist i hjertesykdommer. Behandlingen tilpasses type og alvorlighetsgrad:
- Medisiner
Vanlige medisiner er betablokkere, hjertesviktmedisiner og rytmestabiliserende. - Pacemaker og hjertestarter
Pacemaker er nyttig om pulsen blir lav og noen får også en ekstra ledning for å hjelpe hjertekamrene å slå mer synkront (CRT). Ved risiko for farlige rytmer brukes en pacemaker som også har en hjertestarterfunksjon(ICD). - Operasjon
I noen tilfeller av hypertrofisk cardiomyopati hindrer en voksende hjertemuskel blodstrømmen gjennom hjertet. Fjerning av noe av den forstørrede muskelen kan være aktuelt. - Mekanisk hjertepumpe og hjertetransplantasjon
Ved alvorlig hjertesvikt kan mekanisk hjertepumpe bli aktuelt for å hjelpe hjertet å pumpe fram til hjertetransplantasjon.
Viktig med moderat aktivitet
Noen store idrettsorganisasjoner, blant annet Den internasjonale olympiske komité (IOC) anbefaler at idrettsutøvere blir undersøkt med EKG blant annet for å oppdage kardiomyopati.
Har du få plager bør du leve et så normalt liv som mulig. Det er viktig å holde seg i aktivitet. Du kan trene på et moderat nivå, men avstå fra konkurranseidrett.
De fleste kan delta i mosjonsaktiviteter med mild til moderat fysisk belastning.
Har du mer plager må du tilpasse aktiviteten til hva du orker. Du skal ikke presse deg unødig. Mange orker mer hvis de tar det forsiktig i starten.
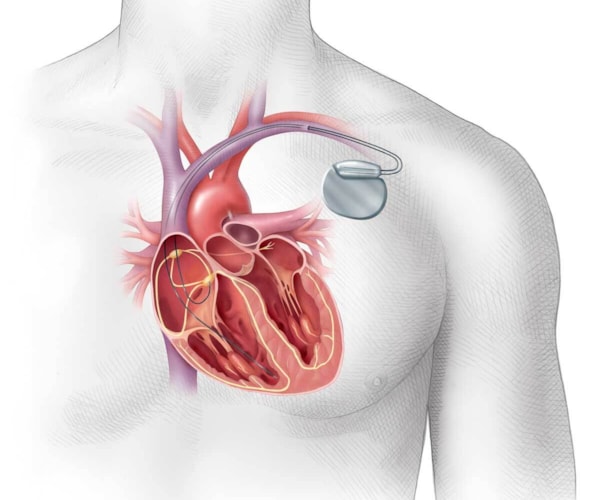
Pacemaker
Pacemakeren, som er en svensk oppfinnelse fra 1958, er i dag på størrelse med en fyrstikkeske. Den legges like under huden på brystet, og har “ledninger” som føres opp til hjertet.
Pacemakeren, som har innebygd batteri, sender ut elektriske impulser som overstyrer hjertets egen rytme. Den har blant annet en sensor som registrerer hjerterytmen og en pulsgenerator som via elektroder sender ut små impulser til hjertet ditt. Slik kan den for eksempel regulere opp hjertetakten i forbindelse med fysisk aktivitet.
Rehabilitering
Hjerterehabilitering reduserer dødelighet, reduserer antall re-innleggelser i sykehus og gir et bedre liv for dem som er rammet. Det er likevel svært få som får tilbud om eller deltar på hjerterehabilitering etter en hjertehendelse.
Rehabilitering gir:
- Trygghet i trening.
- Kosthold og livsstilsveiledning.
- Psykososial støtte: Samtaler, stressmestring og hjelp til å håndtere bekymringer.
- Tverrfaglig oppfølging: Med lege, sykepleier, fysioterapeut og ernæringsfysiolog.
- Frisklivssentral og pasientforeninger: Sjekk ut tilbudene for trening og aktiviteter der du bor.
Ring rehabiliteringstelefonen for å finne tilbud i din helseregion:
ReHabiliteringstelefonen
Informasjon, veiledning, råd og tips til pasienter, pårørende og helsepersonell. Om blant annet tjenester og tilbud innen rehabilitering- og habilitering. Om tjenesten (sunnaas.no).
Telefon: 800 300 61
Åpen: mandag–fredag kl 9–15
Kilder
- Generell veileder i Pediatri- Hjerte og karsykdommer. Helsebiblioteket
- Oslo universitetssykehus - ProCardio
- Helsenorge